治験で有効性確認も 実用化には課題
体の様々な細胞に変化できる「iPS細胞(人工多能性幹細胞)」に関する研究の成果が今月、続々と発表された。最初の研究報告から19年がたち、実用化に向けた動きも出ている。
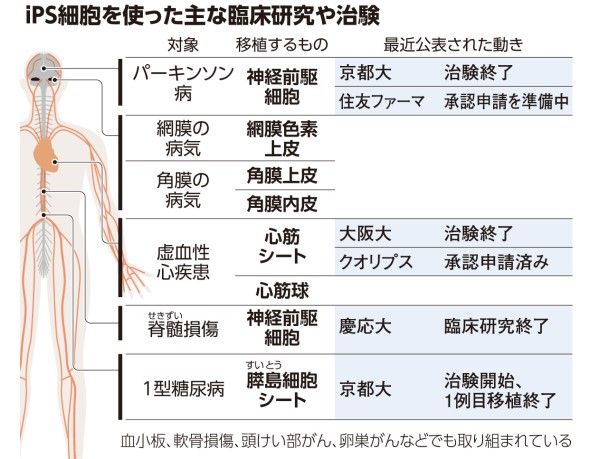
京都大学病院は14日、膵臓の細胞が破壊される「1型糖尿病」の重症患者に、iPS細胞由来の膵島細胞を移植する治験を行い、経過は良好と発表した。また、京都大学の研究チームは17日、神経細胞をパーキンソン病の患者の脳に移植した治験の結果を公表。安全性と有効性が確認されたという。さらに大阪大学のチームも同日、肝臓の主な働きを備えた立体的な組織「肝細胞オルガノイド」を作製するのに成功したと英国の科学誌ネイチャーに発表した。
研究成果の実用化に動くのは大阪大学発のベンチャー企業「クオリプス」。重い心不全治療で使う心筋シートについて、iPS細胞を使った再生医療製品として世界で初となる製造販売承認を厚生労働省に申請したと8日に公表した。

そもそもiPS細胞とは皮膚、筋肉、血液など様々な細胞に変化できる能力を人工的に持たせたもの。京都大学の山中伸弥教授が2006年にマウスで、07年にはヒトで作製することに成功し、12年にノーベル生理学・医学賞を受賞した。特殊な機械を使わず比較的簡単につくれる、受精卵を扱うES細胞(胚性幹細胞)と比べて倫理面でのハードルが低いといった利点があり、新しい薬の開発や病気の原因の解明、再生医療への応用などが期待される。
「がん化」のリスク 検証が必要

iPS細胞は開催中の大阪・関西万博で「見る」ことができる。パソナグループのパビリオンで大阪大学のグループが、iPS細胞由来の動く「ミニ心臓」を展示。「並ばない万博」にできた行列の一つとなっている。
京都大学iPS細胞研究財団は、患者ごとにオーダーメイドの「マイiPS細胞」をつくるプロジェクトを進めている。そのために、大阪市に新しく「Yanai my iPS製作所(Y-FiT)」を整備した。
iPS細胞には実用化に向けた課題もある。一番は安全性。iPS細胞から変化させた細胞のなかに、完全に変化しなかったものが含まれると「がん化」するおそれがある。パーキンソン病の治験についてはまだ少数例での結果のため、本当に効くかどうかを見極めるにはさらに大規模な研究をする必要がありそうだ。
治験
新しい薬や治療法の効果や安全性を確認するため、人を対象に行う試験のこと。主に医薬品の開発過程で健常者や患者に対して行い、新薬が承認されるか否かの判断材料となる。パーキンソン病治療の治験では、他人由来のiPS細胞をドパミン(ドーパミン)をつくる神経のもととなる細胞に変化させ、計500万~1千万個を患者の脳に移植。細胞が定着し、ドパミンをつくり出すかなどを調べた。
(朝日中高生新聞2025年4月27日号)